Quando penso em doenças comuns que afetam pessoas no mundo inteiro, a herpes oral-facial inevitavelmente surge entre as principais. Muitas vezes, as pessoas desconhecem detalhes importantes sobre esse tema e confundem sinais, sintomas e até formas de prevenção. Ao longo dos anos, vi histórias de medo e preconceito. Mas também presenciei muita desinformação circulando, principalmente em conversas informais e redes sociais. Decidi, então, reunir aqui tudo o que aprendi, estudei e observei sobre essa infecção que, embora bastante disseminada, segue envolta em dúvidas.
O que é herpes oral-facial?
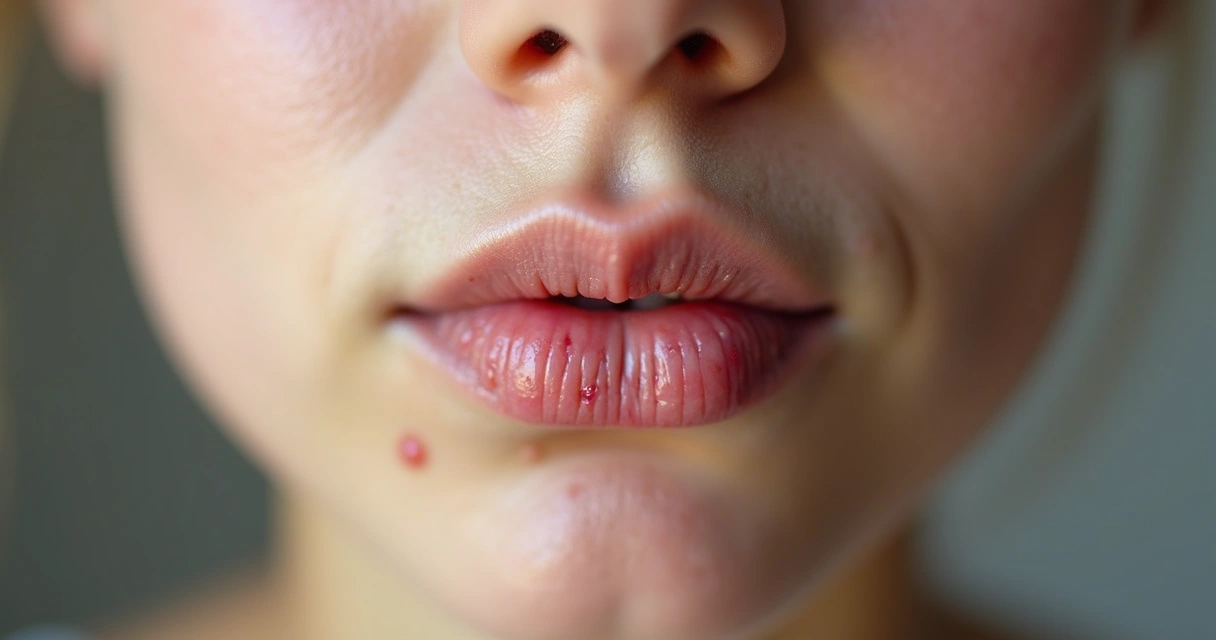
A herpes oral-facial é uma infecção causada principalmente pelo herpes simplex vírus tipo 1 (HSV-1), caracterizada pelo surgimento de pequenas bolhas ou feridas na região da boca, lábios, queixo, bochechas e às vezes dentro ou fora do nariz. É possível que os sintomas se restrinjam ao lábio superior, mas frequentemente o quadro ultrapassa essa área.
Metade dos adultos americanos tem herpes oral, a maioria sem saber.
Segundo estimativas, cerca de 50% dos adultos nos Estados Unidos já foram infectados pelo HSV-1, com esses números podendo chegar até 67% ao redor do mundo, conforme dados da Organização Mundial da Saúde.
Essa manifestação – chamada popularmente de afta ou bolha de febre – ocorre de forma cíclica, pois o vírus, depois do primeiro contato, geralmente permanece “adormecido” no organismo e pode reativar posteriormente.
Compreendendo o vírus herpes simplex: tipos e prevalência
Existem dois tipos de vírus herpes simplex:
- HSV-1: mais ligado à herpes oral-facial, transmitido principalmente pelo contato de boca com boca, frequentemente durante a infância.
- HSV-2: associado à transmissão sexual, sendo a principal causa da herpes genital, com raríssima atuação na boca ou no rosto.
Em minha experiência, quase todo adulto já teve contato com HSV-1, frequentemente sem apresentar sintomas claros ou reconhecidos. A presença do vírus, no entanto, permanece, e quando ocorrem as famosas “bolhas de febre”, trata-se, na maioria das vezes, de uma reativação desse agente. Segundo a OMS, perto de 3,7 bilhões de pessoas abaixo dos 50 anos convivem com HSV-1.
Como acontece a transmissão da herpes oral-facial?
A transmissão do herpes oral-facial é um processo que envolve contato próximo. Em muitos casos, ela acontece ainda na infância, em situações aparentemente inocentes:
- Beijos de amigos e parentes;
- Contato com saliva infectada, mesmo sem sintomas aparentes;
- Uso compartilhado de objetos como copos, talheres ou toalhas logo após contato com lesão ativa.
Já presenciei famílias em pânico após um bebê desenvolver bolhas na boca. Os pais ficavam sem reação, mas quase sempre a explicação estava num simples beijo dado por alguém querido, até então assintomático.
A transmissão pode acontecer mesmo sem sintomas, pelo fenômeno conhecido como reativação assintomática.
Ou seja, mesmo sem lesão visível, a pessoa pode eliminar o vírus em pequenas quantidades, contaminando outra. Por isso, acredito que a principal dica nunca deve ser evitar todo tipo de carinho quando não há sintomas – algo quase impossível, especialmente na infância. Mas, nos períodos sintomáticos, é recomendado evitar beijos e sexo oral até a pele estar completamente cicatrizada e normal.
Merece destaque a possibilidade de transmissão para genitais por meio do sexo oral, mesmo na ausência de lesão aparente. Por isso, reforço a importância do uso do preservativo ou barreiras como dental dam em práticas orais, não apenas para o HIV e outras ISTs, mas para herpes e outras infecções silenciosas. Mais detalhes sobre isso podem ser encontrados na página sobre herpes genital.
Manifestação das lesões: onde e como elas surgem?
Frequentemente, as lesões de herpes oral aparecem nos lábios, especialmente no limite entre o lábio vermelho e a pele. No entanto, em minha rotina, já vi manifestações em outras áreas:
- Entre o lábio superior e o nariz;
- Na parte interna ou externa das narinas;
- No queixo ou regiões próximas;
- Bochechas, especialmente próximas ao rosto, por contato prolongado com secreções.
Quando as lesões ficam em partes além dos lábios, chamamos de “herpes oral-facial”. Em alguns casos, o quadro pode ser confundido com picada de inseto, alergia, eczema ou até acne, dificultando o diagnóstico.
É importante dizer: apenas olhar para uma lesão não é suficiente para identificar herpes, mesmo para profissionais de saúde. Muitas pessoas são diagnosticadas de maneira incorreta, principalmente em quadros atípicos ou leves.
Transmissão por sexo oral, beijos e objetos: riscos e prevenções
Diante da facilidade de transmissão, todo cuidado é importante, mas sem pânico. Em conversas com pacientes, sempre explico que:
- O vírus pode ser transmitido por contato direto da lesão com a mucosa da outra pessoa, inclusive genitais, durante sexo oral;
- Mesmo quando a lesão já cicatrizou, há chance residual de contágio devido ao fenômeno de reativação assintomática;
- O uso de camisinha ou barreira bucal (dental dam) é fundamental para reduzir a transmissão de herpes genital;
- Evitar beijos e contato oral durante crise ativa ajuda a diminuir o risco de transmissão;
- Evite compartilhar talheres, copos, batom e outros itens em fase de sintomas visíveis.
Para quem convive com a infecção genital, é interessante saber que a maior parte dos quadros é causada pelo HSV-2, um vírus que raramente afeta boca ou rosto. No entanto, o período de incubação do herpes genital pode variar, com risco de transmissão mesmo sem sintomas.
Você pode aprofundar o tema sobre infecções sexualmente transmissíveis na seção dedicada a ISTs, sinais e prevenção.
Sintomas da herpes oral-facial: como reconhecer?
O primeiro surto de herpes oral-facial pode ser mais intenso e se assemelhar ao quadro genital:
- Bolinhas agrupadas, cheias de líquido transparente, que rapidamente se rompem formando pequenas feridas.
- Feridas na boca ou garganta, podendo causar dor ao engolir;
- Ínguas (gânglios) dolorosas no pescoço;
- Às vezes sintomas leves, como ressecamento, formigamento ou coceira antes das lesões;
- Um mal-estar geral, principalmente em crianças.
Já atendi pacientes que relataram apenas ardor nos lábios, sem notar bolhas evidentes. Outras vezes, confundiram a infecção com uma simples espinha ou ferida de afta. Ao olhar para a boca, posso garantir: a apresentação varia bastante.
Cerca de um quarto das pessoas apresenta recorrências, com sintomas durando em média de 8 a 10 dias.
O surto espontaneamente evolui com a formação de crostas (casquinhas), que cicatrizam totalmente em poucos dias. Normalmente, não há marcas definitivas.
Fatores que desencadeiam recorrências
O herpes simplex permanece latente, podendo ser reativado em situações de:
- Exposição intensa ao sol;
- Fadiga física ou emocional;
- Estresse prolongado;
- Febres, outras infecções ou redução de imunidade.
Isso não é apenas uma teoria. Já vi muitos pacientes voltarem de férias na praia, bronzeados e cheios de novas lesões nos lábios. Segundo informações da Secretaria de Saúde, esses fatores são realmente reconhecidos pela medicina (veja mais detalhes).
Há pessoas que, poucos dias antes do surto, sentem coceira, formigamento ou ardência típica. É o alerta do corpo de que o vírus está ativo e prestes a se manifestar.
Contágio na ausência de sintomas e o significado clínico disso
Uma das maiores dificuldades de controlar a transmissão da herpes é que o vírus pode ser passado mesmo em períodos sem lesão aparente.
Esse fenômeno se chama “reativação assintomática”. Experimentei explicar essa questão para casais e famílias, que muitas vezes sentem culpa ou desconfiança ao se deparar com um novo surto, mesmo longe de qualquer exposição óbvia.
É por isso que nenhuma recomendação médica indica afastamento social completo, ou isolamento, em pessoas sem sintomas ativos. A vida pede equilíbrio. Tocar, cuidar, beijar são partes importantes das relações humanas, especialmente entre pais e filhos.
Sintomas sistêmicos e complicações raras
Na maioria das vezes, herpes oral-facial é autolimitada e não causa complicações. Porém, em situações específicas, como em pessoas com imunidade baixa, as consequências podem ser mais sérias:
- Lesão extensa em múltiplas áreas da boca ou rosto;
- Infecção secundária por bactérias, levando a dor ou formação de pus;
- Herpes em região ocular, com necessidade de atenção urgente;
- Em raríssimos casos, disseminação sistêmica da infecção.
Na experiência do consultório, o mais comum é o incômodo estético e social, pelo aspecto das lesões e pela dor, o que pode afetar a autoestima e comprometer a alimentação.
Diagnóstico: limitações dos testes e o papel do exame clínico
O diagnóstico da herpes nem sempre é simples. Hoje em dia, muitos testes sorológicos (sangue) disponíveis comercialmente podem trazer resultados pouco confiáveis, especialmente quando aparecem como “positivo baixo”.
Sempre explico que exames laboratoriais devem ser interpretados com cautela. Olhar para lesão nem sempre é suficiente e, ao mesmo tempo, confiar apenas em exames pode ser um erro.
Além disso, a Força-Tarefa de Serviços Preventivos dos Estados Unidos recomenda não fazer testes de rotina para herpes em adolescentes, adultos e gestantes sem sintomas. Isso porque o resultado gera mais dúvidas e ansiedade que benefícios práticos, já que a infecção é extremamente frequente e muitas vezes assintomática.
Tratamento da herpes oral-facial: o que existe atualmente?
Hoje não existe cura definitiva para o HSV-1, mas felizmente há opções para acelerar a melhora dos sintomas:
- Medicamentos antivirais por via oral, geralmente em crises mais sintomáticas ou frequentes;
- Cremes ou pomadas antivirais, que podem ser passados diretamente na região afetada;
- Cuidados locais, como evitar manipular as lesões e manter a boca hidratada.
Eu noto que muitas pessoas recorrem a remédios caseiros ou internet na tentativa de “acabar com o vírus” – o que não é atingível. Por isso, o foco é controlar sintomas, reduzir o tempo de crise e, nos casos de reincidências frequentes, avaliar o uso de antivirais de forma contínua. Recomendo buscar mais sobre esse tratamento na página sobre herpes labial.
Como lidar durante as crises?
Durante as crises de herpes oral-facial, compartilho sempre algumas orientações com meus pacientes:
- Evite manipular ou romper as bolhas. Isso reduz o risco de infecção secundária e acelera a cicatrização.
- Mantenha a região limpa e seca;
- Evite contato boca a boca ou sexo oral durante o surto;
- Alimente-se com opções mais fáceis de mastigar, evitando alimentos ácidos ou salgados.
Além do desconforto físico, percebo que o maior impacto é emocional. Muitas pessoas ficam ansiosas pelo surgimento das lesões, principalmente por questões estéticas. Um acompanhamento focado na escuta e esclarecimento faz diferença.
Vacinas e perspectivas para o futuro
As pesquisas avançam para o desenvolvimento de vacinas contra herpes, principalmente com foco em HSV-2, mas também capazes de oferecer imunidade contra HSV-1. Embora não estejam amplamente disponíveis até o momento, acompanho com atenção esses estudos. O futuro parece promissor para redução dos casos sintomáticos e do risco de transmissão entre parceiros, melhorando a qualidade de vida geral dos portadores.
No entanto, enquanto a vacina não chega, sigo orientando: informação, prevenção e tratamento adequado seguem como pilares do convívio saudável e sem culpa com a herpes oral-facial.
Convivendo com o herpes: recuos no preconceito
Tantas pessoas têm herpes oral-facial que, aos poucos, a vergonha e o preconceito vão dando lugar ao entendimento. Nenhuma escolha individual deveria gerar julgamento ou desconforto social.
Colocar herpes oral-facial no contexto das infecções comuns, como a gripe, permite abordar o tema sem estigma.
Ao abrir espaço para informações de qualidade, conseguimos desconstruir imagens negativas e ajudar na busca por autonomia e autocuidado. Para quem quer entender mais sobre doenças transmitidas sexualmente, recomendo a leitura da página de infecções sexualmente transmissíveis.
Erros comuns e dúvidas frequentes sobre herpes oral-facial
Em minha prática, vejo algumas dúvidas que se repetem entre pacientes e familiares:
- “Posso pegar herpes apenas ao beijar alguém sem lesões?” – Sim, mas o risco é bem menor fora do período sintomático.
- “Ter herpes oral me protege da herpes genital?” – Não. Embora HSV-1 seja comum na boca e HSV-2 nos genitais, ambos podem ocasionalmente migrar entre regiões.
- “Preciso fazer o exame de sangue para saber se tenho herpes?” – Não, salvo em situações especiais recomendadas por um médico.
- “Existe algum alimento que piora ou melhora a herpes?” – Não há comprovação de relação direta; alimentação equilibrada ajuda na imunidade, apenas.
Criar um ambiente de esclarecimento contínuo é, para mim, parte do tratamento. Dúvidas devem sempre ser valorizadas e respondidas.
Prevenção: o que pode ser feito no dia a dia?
A prevenção da herpes oral-facial foca em simples atitudes cotidianas, especialmente durante os surtos:
- Evitar compartilhar utensílios pessoais;
- Usar protetor labial, especialmente em exposição solar intensa;
- Praticar sexo seguro, inclusive com barreiras no sexo oral, como dental dam e camisinha;
- Ficar atento aos sintomas de outras infecções, como sífilis, já que coinfecções são possíveis;
- Manter uma rotina saudável de sono, alimentação e redução do estresse.
A maior prevenção está em evitar contato direto durante a crise ativa.
Para quem já tem diagnóstico, o cuidado é redobrado nas fases iniciais ou recorrentes.
Conclusão
Após tantos anos lidando com herpes oral-facial em consultório e ouvindo dúvidas de pacientes e amigos, tenho clareza de que a informação continua sendo a maior aliada de quem convive com o vírus. Mesmos em tempos de avanços científicos importantes, o preconceito e desinformação ainda são desafios diários para quem lida com as famosas “bolhas de febre”.
Herpes oral-facial é comum, não tem cura, mas tem tratamento e, principalmente, não define ninguém.
Combinar atitudes preventivas, tratamento adequado nos momentos de crise e acolhimento emocional faz toda diferença. O conhecimento sobre o vírus, as formas de transmissão e o cuidado consigo mesmo criam uma relação de harmonia com o corpo e com o outro. Isso, sim, transforma vidas.
Perguntas frequentes
O que é herpes oral-facial?
Herpes oral-facial é uma infecção causada principalmente pelo vírus herpes simplex tipo 1 (HSV-1), caracterizada pelo surgimento de bolhas ou feridas na região da boca, lábios, queixo, bochecha e, eventualmente, narinas. Essa infecção é persistente, pode se manifestar em crises recorrentes e, apesar do desconforto, raramente traz complicações graves.
Como posso pegar herpes oral?
A transmissão ocorre primariamente pelo contato direto entre uma pessoa infectada e outra, por meio de beijos, compartilhamento de objetos contaminados ou sexo oral. Vale lembrar que é possível transmitir o vírus mesmo sem sintomas visíveis, pois ele pode ser eliminado pela pele ou mucosa aparentemente normal. Normalmente, a infecção acontece ainda na infância, em situações cotidianas de carinho familiar.
Quais são os sintomas mais comuns?
Os sintomas mais comuns são pequenas bolhas agrupadas que evoluem para feridas, sensação de coceira, ardência ou formigamento antes das lesões surgirem, crostas nos lábios e, às vezes, gânglios (ínguas) no pescoço. Em crianças, pode causar dor para engolir ou mal-estar geral. Muitas pessoas confundem os sintomas iniciais com ressecamento, picada de inseto ou até acne, por isso o diagnóstico precisa ser criterioso.
Herpes oral-facial tem cura?
Não existe cura definitiva para herpes oral-facial atualmente. O vírus permanece “adormecido” no organismo, podendo ser ativado em momentos de baixa imunidade, estresse ou exposição solar intensa. O tratamento, contudo, permite reduzir o tempo das crises, aliviar sintomas e diminuir a frequência dos surtos.
Quais cuidados devo tomar diariamente?
No dia a dia, mantenha bons hábitos como não compartilhar objetos de uso pessoal, usar proteção labial sob sol forte, ter boa qualidade de sono e alimentação equilibrada. Durante as crises, evite contato direto das lesões com outras pessoas, não compartilhe talheres, beijos ou sexo oral e use barreiras como camisinha e dental dam para prevenir transmissão ao parceiro. O mais importante é manter-se informado sobre sinais de risco e buscar orientação em caso de dúvidas.