Herpes é uma infecção viral comum, geralmente leve, que pode se manifestar na boca, região genital, nádegas ou coxas. Muitas pessoas têm contato com o vírus ao longo da vida e seguem adiante sem saber, já que a doença pode ser silenciosa ou apresentar sinais tão leves que passam despercebidos.
Com mais de vinte anos atuando como profissional da saúde, notei que a maioria das dúvidas sobre herpes gira em torno do medo, desinformação e estigma. Por isso, acredito que desmistificar o assunto, apresentar dados reais e explicar os conceitos com clareza é a chave para o autocuidado e o bem-estar emocional.
Entendendo o herpes: conceito e tipos principais
Herpes é causada pelo vírus herpes simples (HSV), que se divide em dois tipos principais:
- HSV-1: Afeta principalmente a boca (herpes oral), mas pode causar também herpes genital.
- HSV-2: Costuma se manifestar na região genital, porém também pode infectar a boca.
Em vários momentos da prática clínica, já vi pacientes se surpreenderem ao saber que “herpes labial” e “herpes genital” são, de fato, infecções causadas por vírus muito parecidos.
Vírus diferentes, sintomas que confundem.
Dados globais são impressionantes: estimativas da Organização Mundial da Saúde apontam que cerca de 3,7 bilhões de pessoas abaixo de 50 anos (aproximadamente 67%) têm HSV-1, enquanto aproximadamente 491 milhões de pessoas entre 15 e 49 anos (13%) possuem HSV-2.
No Brasil, a soroprevalência de anticorpos para HSV-1 chega a 67,2% e para HSV-2, 11,3%. Indivíduos com histórico de IST possuem ainda mais chance de contato prévio com o HSV-2.
Sintomas de herpes: entre o silêncio e a confusão
O grande desafio do herpes é que, muitas vezes, a pessoa convive com o vírus sem perceber. Segundo notícia do Ministério da Saúde, apenas entre 13% e 37% das pessoas infectadas apresentam sintomas ( fonte).
Os sintomas clássicos costumam aparecer da seguinte forma:
- Lesões semelhantes a pequenas bolhas agrupadas, que podem virar feridas e cicatrizar em 2 a 4 semanas.
- Queimação, dor local, coceira ou desconforto antes do surgimento das lesões.
- Formação de crostas durante a cicatrização.
- Em surtos iniciais, pode haver sintomas gripais (febre, dor no corpo). Alguns pacientes relatam aumento dos gânglios na virilha.
- Ardência ou dor ao urinar, quando as lesões estão próximas da uretra.
Essas manifestações acontecem tipicamente na mucosa da boca (lábios, gengiva, céu-da-boca) ou na região genital (vulva, pênis, ânus, região interna das coxas, nádegas). Mas posso afirmar com segurança:
A maioria das pessoas tem sintomas leves ou atribui as lesões a picadas de inseto, micoses ou até alergias.
Eu, pessoalmente, já acompanhei casos em que a pessoa só percebeu o diagnóstico após uma consulta quando as lesões não melhoravam com cremes comuns.
Nem sempre o contágio vira sintoma imediato. O primeiro surto pode aparecer logo após o contato, mas pode demorar semanas, meses ou até anos. E, muitas vezes, o quadro passa despercebido.
Herpes genital: características e recorrências
No caso do HSV-2, que causa a maioria dos episódios de herpes genital, as recorrências podem ser frequentes. Em média, uma pessoa com HSV-2 tem de 4 a 5 surtos por ano. Já para herpes genital causada por HSV-1, os episódios tendem a ser menos de um por ano, diminuindo a frequência e intensidade conforme o tempo.
É importante entender que as lesões podem ocorrer em diferentes áreas: pênis, vulva, ânus, períneo, coxas, nádegas, testículos ou colo do útero. Muitas pessoas não identificam o surto porque a área afetada não é visível ou as manifestações são muito sutis.
Herpes oral: o ‘sapinho’ que pode aparecer em qualquer idade
Herpes oral – aquela feridinha típica nos lábios ou ao redor da boca – geralmente é causada pelo HSV-1. O contágio, na maior parte das vezes, acontece ainda na infância através do beijo, contato com saliva ou objetos compartilhados.
Segundo estudos internacionais, mais de 50% da população adulta dos EUA tem herpes oral e, frequentemente, nem percebe como foi infectada (fonte).
Essas lesões aparecem, cicatrizam em poucos dias e podem ser confundidas com aftas ou rachaduras labiais. O novo episódio costuma ocorrer em períodos de estresse físico, exposição ao sol excessivo, febre ou queda de imunidade.
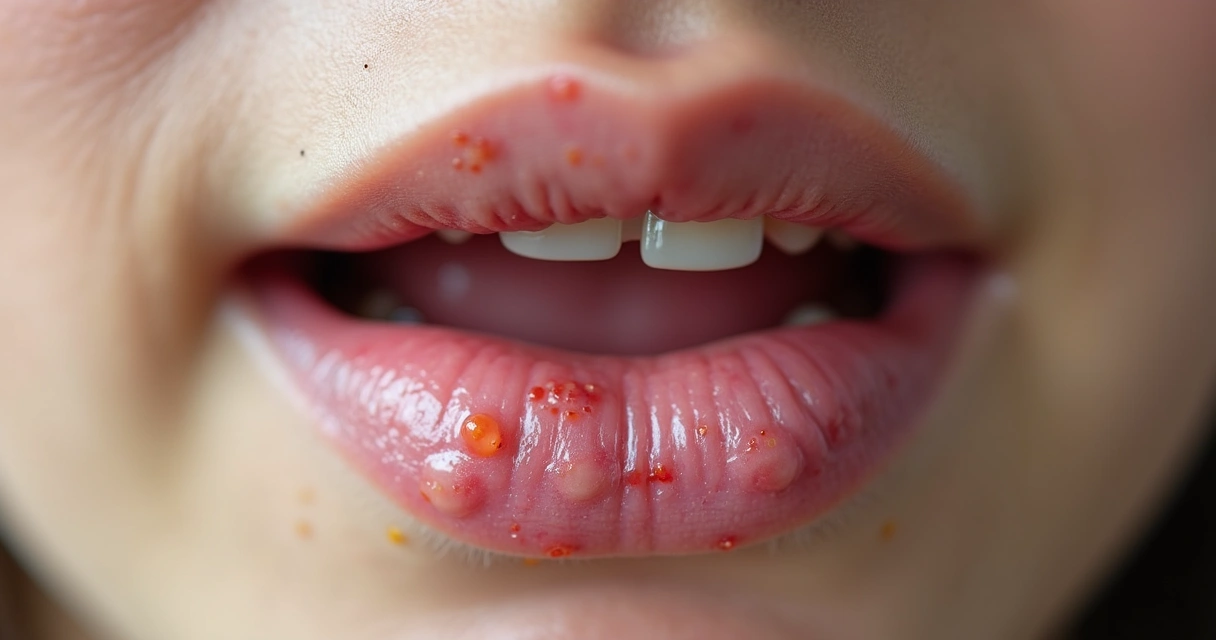
O autoexame no espelho pode ajudar, mas nem sempre revela todos os sinais.
O ciclo do vírus: transmissão, latência e reativação
Nessa hora, vejo muita dúvida: “Eu posso pegar herpes compartilhando toalha ou vaso sanitário?” Sinceramente, não há transmissão documentada por objetos inanimados, já que o vírus do herpes simples não sobrevive por muito tempo longe do corpo humano.
A transmissão ocorre, de fato, pelo contato direto entre pele e pele, principalmente quando há uma pequena fissura ou microlesão na mucosa da boca ou da área genital. O momento de maior risco é quando a lesão está ativa, mas também pode suceder na ausência de sintomas visíveis, devido ao chamado “shedding” assintomático, quando há eliminação do vírus sem lesão aparente.
- Beijo, contato íntimo com a boca, compartilham o HSV-1.
- Durante sexo vaginal, anal ou oral, ocorre a transmissão de HSV-2 e, cada vez mais, HSV-1.
- Zonas de contato intenso (lábios, mucosa genital, região anal) concentram a maior parte dos casos.
O fenômeno da latência é fascinante: após o primeiro contato, o HSV se instala e permanece dormente nos gânglios nervosos ao longo da vida. HSV-1 fica no gânglio trigeminal (próximo ao rosto) e HSV-2 no gânglio sacro (próximo à região lombar).
Por fatores como estresse, doenças ou desequilíbrios do corpo, o vírus pode “acordar” e voltar à pele, com ou sem sintomas.
Panorama epidemiológico: prevalência do herpes no Brasil e no mundo
Quando estudo a epidemiologia do herpes, os números sempre me impressionam. Pesquisa publicada pela USP indica soroprevalência de 67,2% para HSV-1 e 11,3% para HSV-2 no Brasil, acompanhando tendências globais.
Estudos realizados em Campinas reforçam que infectados por outras ISTs têm maior prevalência de HSV-2, chegando a 53,1% nesse grupo (saiba mais). Entre estudantes universitários, a porcentagem é bem menor, mas esse dado nunca deve ser interpretado como segurança total, já que exposição e comportamento de risco variam.
Em âmbito mundial, estima-se que 3,7 bilhões de pessoas convivem com HSV-1 e quase meio bilhão com HSV-2. O mais surpreendente? Cerca de 90% dos infectados por HSV-2 não sabem que têm o vírus, pois sintomas leves ou ausentes dificultam o diagnóstico espontâneo.
Diagnóstico: como identificar herpes?
Eu costumo dizer que o diagnóstico de herpes combina olhar clínico experiente com exames apropriados. O quadro típico, com bolhas ou feridas características, facilita a avaliação baseada apenas nos sintomas e no exame físico.
No entanto, há situações em que exames laboratoriais são úteis:
- Testes diretos: Coleta das secreções das lesões para PCR ou cultura viral, realizadas idealmente nos primeiros dias da ferida.
- Exames de sangue: Úteis em quem não apresenta lesão, detectam anticorpos (IgM, IgG) contra HSV. Porém, nem sempre são precisos, e diferenciar entre HSV-1 e HSV-2 pode ser complexo.
Esses exames nem sempre são feitos de rotina. Muitas vezes, a confirmação é dispensada se a apresentação clínica for bem característica e não houver urgência em confirmar o diagnóstico laboratorial.
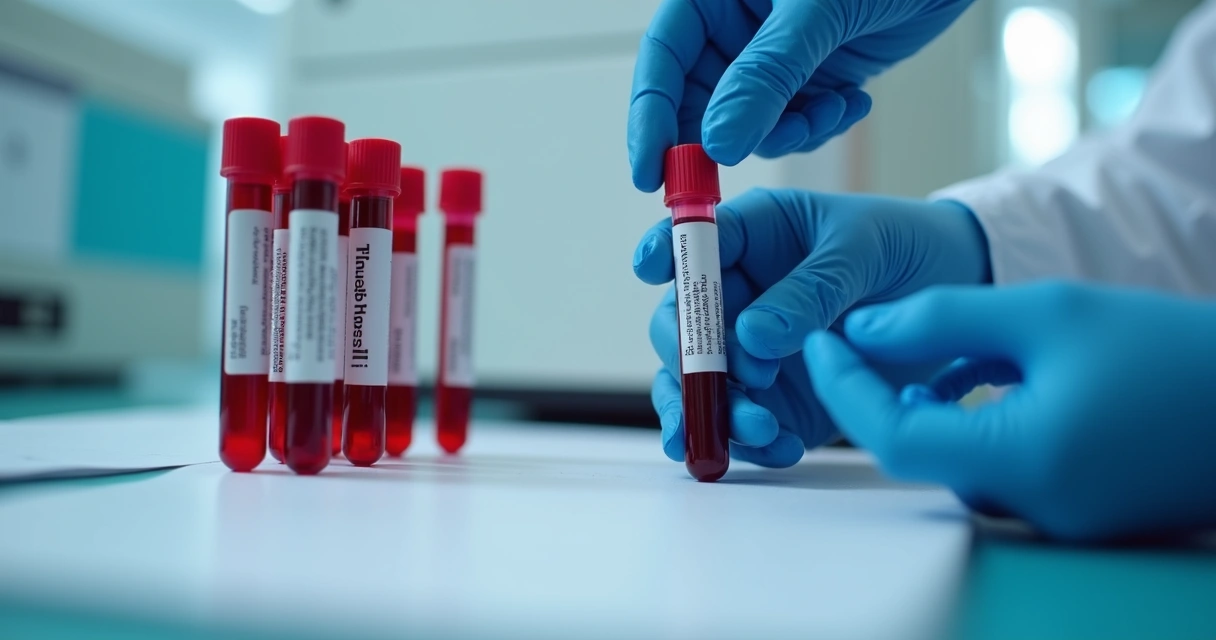
Quando há dúvida, acompanhamento profissional é o melhor caminho. Sintomas e contexto pessoal têm peso definitivo na investigação.
O diagnóstico diferencial pode envolver condições como micoses, candidíase, aftas ou até alergias, o que reforça porque é tão importante o acompanhamento de quem entende do tema.
Se o tema interessa, vale consultar a seção sobre herpes genital e herpes labial.
Prevenção e redução do risco de transmissão
Em prevenção, não há milagre: só a abstinência sexual ou uma relação monogâmica com parceiros não infectados impede totalmente a transmissão. Mas, na vida real, recomendo adotar práticas que diminuam o risco, especialmente em relacionamentos ou durante episódios de lesão ativa.
- Preservativos: Reduzem o risco, mas não protegem áreas que ficam descobertas (como região pubiana e base do pênis ou vulva).
- Medicação antiviral diária (suppressiva): Valaciclovir, por exemplo, pode diminuir em até 50% a transmissão ao parceiro não infectado.
- Combinação de medidas: O uso conjunto de preservativo e antivirais diários reduz ainda mais o risco.
- Conversar abertamente sobre ISTs e exames com o(a) parceiro(a).
É necessário citar que espermicidas contendo nonoxinol-9 podem irritar a mucosa e aumentar o risco para outras infecções, Portanto, deve ser evitado o uso frequente desse tipo de produto.
A higienização correta de brinquedos sexuais é parte fundamental da prevenção:
- Utilize preservativos nos brinquedos.
- Troque o preservativo entre diferentes parceiros ou áreas do corpo.
- Faça limpeza adequada após o uso.
Quando penso em prevenção do herpes oral, minha experiência mostra que, durante episódios de lesão visível, é indispensável evitar o sexo oral. Além disso, barreiras de proteção como dental dam e preservativo contribuem para minimizar o risco de transmissão entre boca e genitais.

Se desejar expandir seu conhecimento sobre sinais, diagnóstico e prevenção de outras ISTs, existe uma ótima referência na página sobre sinais, tipos, diagnóstico e prevenção de ISTs.
Tratamento do herpes: o que a ciência recomenda
Gostaria de reforçar um ponto fundamental:herpes não tem cura definitiva, mas tem tratamento seguro e eficaz para sintomas e prevenção de novos episódios.
Três medicamentos orais são os mais recomendados e aprovados para uso no Brasil e internacionalmente:
- Aciclovir
- Famciclovir
- Valaciclovir
Todos atuam bloqueando a multiplicação do vírus, acelerando a cicatrização e diminuindo a intensidade e duração dos sintomas. O início do uso logo no primeiro sinal do surto potencializa os ganhos.
O tratamento pode ser feito em duas situações diferentes:
- Episódios agudos (tratamento pontual): Uso por 5 a 10 dias para controlar sintomas do surto.
- Terapia supressiva (uso contínuo): Para pessoas com recorrências frequentes ou situações em que se deseja evitar transmissão ao parceiro.
Eu faço um alerta: pomada de aciclovir não é tão eficaz quanto o comprimido para herpes genital. Ela pode aliviar sintomas em herpes labial, mas não substitui o medicamento oral diante de quadros mais graves.
O tratamento é opcional e deve ser discutido com o profissional de saúde, considerando o estilo de vida, frequência das crises, perfil do parceiro(a) e desejo individual.
Informações detalhadas sobre herpes labial, herpes genital e herpes zoster podem ser encontradas nas páginas dedicadas:herpes labial, herpes genital e herpes zoster.
Herpes e gravidez: proteção é natural na maioria das vezes
Herpes durante a gestação costuma causar apreensão, mas, segundo as estatísticas, o herpes neonatal ocorre em menos de 0,1% dos nascidos nos EUA. A maioria dos bebês de mães já infectadas nasce saudável, pois anticorpos maternos são transferidos naturalmente.
O maior risco se concentra quando a infecção materna acontece nas últimas semanas da gravidez, sem tempo para formação dos anticorpos que protegeriam o bebê.
Em geral, a mulher com herpes genital pode ter parto normal, sem indicação obrigatória de cesariana. Casos especiais devem ser avaliados, principalmente se o parto coincidir com surto ativo e lesão visível.
Caso deseje acompanhar mais sobre infecções sexualmente transmissíveis na gestação ou outros temas voltados para saúde sexual, recomendo a página sobre ISTs.
Aspectos emocionais e conversa aberta: parte do cuidado
Herpes ainda carrega muito estigma. Mas, na verdade, é uma infecção viral extremamente comum. Em minha vivência, vejo como o diagnóstico pode gerar ansiedade, medo e dúvidas sobre relacionamentos futuros.
O processo de lidar com o herpes inclui acolhimento, informação de qualidade, conversar abertamente com parceiros e buscar acompanhamento profissional. Isso ajuda a superar o tabu e construir relações mais seguras e leves.
Compartilhar o diagnóstico não é um fracasso, mas um cuidado mútuo.
Conclusão
A convivência com herpes é mais comum e, na maioria das vezes, menos dramática do que parece à primeira vista. O entendimento de sinais, transmissão, opções de prevenção e tratamento oferece mais autonomia para atuar frente ao vírus. Se surgir dúvida diante de uma lesão ou de sintomas persistentes, procure sempre um profissional de saúde para avaliação e orientações seguras. O cuidado com a saúde sexual é parte importante na qualidade de vida e no respeito a si mesmo(a) e aos outros.
Perguntas frequentes sobre herpes
O que é herpes e como aparece?
Herpes é uma infecção causada pelo vírus herpes simples (HSV), que pode se manifestar com feridas nos lábios, boca, região genital, nádegas ou coxas. Ela geralmente surge como pequenas bolhas, coceira, ardência ou feridas que cicatrizam entre 2 e 4 semanas. Em muitos casos, nem sempre há sintomas evidentes, o que faz com que boa parte das pessoas não saiba que está infectada.
Como o herpes é transmitido?
A transmissão do herpes acontece pelo contato direto da pele ou mucosas, especialmente durante beijos ou relações sexuais. O vírus precisa de uma pequena fissura ou lesão para penetrar. Não existe transmissão documentada por objetos como toalhas ou vasos sanitários, pois o vírus não resiste no ambiente fora do corpo. Além disso, a transmissão pode ocorrer até mesmo sem sintomas visíveis, devido ao fenômeno da eliminação viral assintomática.
Quais os sintomas do herpes genital?
Herpes genital pode se manifestar com pequenas bolhas ou feridas doloridas nos genitais, ânus, nádegas ou coxas. Outros sinais incluem coceira, ardência ao urinar, dor local e, no primeiro surto, sintomas gripais como febre ou mal-estar. Muitas vezes, os sintomas são leves ou tão discretos que passam despercebidos.
Como tratar herpes labial e genital?
O tratamento consiste em medicamentos antivirais como aciclovir, famciclovir ou valaciclovir em comprimidos, que aceleram a cicatrização e reduzem a intensidade dos surtos. O aciclovir em creme pode ser útil para herpes labial, mas não é tão eficaz quanto o comprimido para o tratamento da herpes genital. O uso contínuo (terapia supressiva) pode ser indicado para diminuir a frequência dos episódios e o risco de transmissão a parceiros. O melhor manejo deve ser definido com acompanhamento profissional.
Herpes tem cura ou só controle?
Herpes não tem cura definitiva, pois o vírus permanece dormente no organismo após o primeiro contato. O tratamento serve para controlar sintomas, reduzir surtos e diminuir o risco de transmissão, melhorando a qualidade de vida. Apesar da persistência do vírus, é plenamente possível conviver bem com o herpes quando há informação, cuidado e orientação correta.



