Ao longo dos anos em que acompanho pessoas com infecções sexualmente transmissíveis, notei que o diagnóstico do herpes genital costuma gerar muitas dúvidas e, não raro, traz um peso emocional importante. Sempre me surpreendo em como esse tema desperta insegurança, não só em quem tem sintomas, mas até entre profissionais da saúde. Por isso, acredito que, entender os detalhes do diagnóstico faz toda a diferença para evitar erros, injustiças, ansiedade desnecessária e até tratamentos equivocados.
O que é herpes genital e por que há confusão no diagnóstico?
Herpes genital é uma infecção transmitida principalmente pelo contato sexual, causada pelo vírus herpes simplex tipo 1 (HSV-1) ou tipo 2 (HSV-2). Os sintomas clássicos incluem pequenas bolhas doloridas, feridas, coceira ou desconforto na região genital. Mas a realidade vai muito além do que se vê nos livros.
Na prática, menos da metade das pessoas infectadas chegam a perceber os sintomas. O próprio Ministério da Saúde indica que apenas entre 13% e 37% dos infectados apresentam queixas de fato, segundo dados oficiais.
Isso significa que grande parte das pessoas está infectada e nem sequer imagina. E, mesmo entre as que desenvolvem lesões, as manifestações podem se confundir facilmente com outras doenças dermatológicas ou sexuais.
Diagnosticar herpes genital só pelo olho não funciona.
Muitas vezes ouço: “Doutor, olhe só essa ferida, é herpes?” ou “Meu exame negativo. Estou curado?”. E a resposta, na imensa maioria das vezes, não é tão simples assim.
Olhar a ferida não basta: limitações do diagnóstico clínico
Por mais experiente que seja o médico, não é possível ter certeza do diagnóstico de herpes genital apenas examinando visualmente a lesão. As feridas causadas pelo vírus se parecem muito com outras infecções, machucados e até reações alérgicas.
Eu mesmo já presenciei casos onde quadros de sífilis, candidíase, liquen escleroso ou até mesmo pequenas lesões traumáticas foram confundidas com herpes. O inverso também acontece: pessoas tratadas para “fungo”, quando, na verdade, tinham herpes.
O exame clínico é fundamental para levantar suspeitas, mas apenas exames laboratoriais confirmam de fato o herpes genital. Essa recomendação é reforçada por instituições internacionais e está alinhada às recomendações do CDC.
Quando é indicado investigar herpes genital?
Diferente do que muitos imaginam, a testagem para herpes genital não faz parte do check-up de rotina das ISTs. Aliás, não existe indicação para rastreamento em pessoas sem sintomas ou exposição clara.
Quem apresenta sintomas típicos (feridas, bolhas, dor, coceira ou irritação genital);
Pessoas parceiras sexuais de alguém diagnosticado com herpes genital;
Presença de lesão genital “estranha” ou recorrente, mesmo quando não se sabe a causa ao certo;
Gestantes com suspeita clínica de herpes;
Recomendação específica do médico após avaliação individualizada.
O diagnóstico laboratorial só é indicado nessas situações, evitando exames desnecessários que poderiam trazer resultados equivocados e preocupações em excesso. Isso está claramente estabelecido em diretrizes internacionais.
Quais exames existem para diagnóstico do herpes genital?
Com frequência, vejo pessoas perguntando se exame de sangue é suficiente para “descobrir” a herpes. Na verdade, existem diferentes métodos de testagem, cada um com indicações e limitações próprias.
Exame direto do vírus em lesão ativa (cultura viral e testes de DNA/Vírus via PCR ou NAAT);
Exames sorológicos (sangue), que detectam anticorpos do sistema imunológico contra o vírus;
Vou detalhar as diferenças de cada abordagem abaixo.
Cultura viral: quando pedir e quais suas falhas?
Na suspeita de herpes com lesão ativa (feridas, bolhas, úlceras recentes), o exame padrão tradicional foi por bastante tempo a cultura viral.
Trata-se de coletar secreção diretamente da ferida e tentar “crescer” o vírus em laboratório. Se o vírus for encontrado, a resposta é positiva – simples assim.
Mas a cultura viral tem limitações:
Funciona melhor apenas nas primeiras 48-72 horas, quando as bolhas ainda estão recentes.
Lesões cicatrizando ou já ressecadas frequentemente dão resultado “falso negativo”, mesmo em presença do vírus.
Segundo estudos, como relatado em diretrizes de diagnóstico, apenas cerca de 30% dos casos recorrentes de herpes genital têm cultura positiva.
Ou seja, resultado negativo na cultura não exclui o diagnóstico, especialmente se a lesão não estiver mais ativa.
Testes moleculares (NAAT/PCR): precisão em alta
Os testes moleculares chamadas NAAT (como PCR) buscam fragmentos do DNA do herpes diretamente no material da lesão. Isso pode incluir secreções, crostas ou suabes das úlceras.
O método NAAT é mais sensível e menos sujeito a falsos negativos, mesmo quando a lesão já não é tão recente.
Por isso, quase sempre dou preferência ao PCR se a meta é confirmar herpes genital na presença de sintoma ativo. Além disso, o PCR identifica se o vírus é HSV-1 ou HSV-2, informação importante para conselhos futuros.
Se possível, prefira o exame molecular ao PCR quando a lesão está ativa.
Isso também condiz com as recomendações dos especialistas H. Hunter Handsfield e Kees Reitmeijer, que priorizam testes diretos (PCR/NAAT) em quadros sintomáticos.
Exames de sangue: quando servem e quando atrapalham
Os exames de sangue, chamados sorologias, não detectam o vírus diretamente. Eles identificam os anticorpos que o corpo desenvolveu como defesa após o contato com o herpes simplex.
Podem ser úteis nas seguintes situações:
Pessoa nunca teve sintomas ou está sem lesão, mas tem parceiro(a) diagnosticado;
Lesão já cicatrizou e não foi possível fazer cultura ou PCR;
Para esclarecer dúvida se alguém já foi exposto ao herpes no passado;
Exames pré-natais em circunstâncias especiais.
Mas atenção:
Exame de sangue feito logo após possível exposição ao herpes tende a dar resultado falso negativo.
É necessário aguardar de 12 a 16 semanas após o contato de risco para que os anticorpos tipo IgG estejam presentes em níveis detectáveis, como orientam os principais estudos e recomendações (inclusive CDC).
Além disso, exames feitos sem indicação (rastreamento populacional, em baixo risco) têm elevado risco de falsos positivos, podendo gerar pânico sem necessidade.
Exame de sangue: entenda as diferenças entre IgM e IgG
Os exames de sangue para herpes podem ser do tipo IgM ou IgG. A diferença faz toda a diferença na prática.
IgM: aparece primeiro. Surge nas primeiras semanas após o contato, mas desaparece rapidamente e não distingue bem entre HSV-1 e HSV-2. Também pode reagir cruzado com outros vírus (como varicela e citomegalovírus), levando a resultados falsos e confusão no diagnóstico.
IgG: surge um pouco depois. Torna-se detectável apenas algumas semanas após a infecção (às vezes até meses) e permanece para o resto da vida, sendo o tipo recomendado para diagnóstico de infecção prévia.
Ou seja:
Testes de IgM não servem para saber se você “pegou herpes agora” ou há quanto tempo foi infectado.
Os especialistas Handsfield e Reitmeijer recomendam fortemente evitar solicitar IgM, por seu alto índice de resultados enganadores e interpretação problemática.
Em minha experiência, já vi inúmeras situações de pessoas abaladas com resultado “IgM positivo”, achando que foram infectadas há poucos dias ou que estavam em fase aguda, quando, na realidade, nada disso era verdade.
Testes de IgG: cá está a escolha mais segura
Quando surge a dúvida se já houve contato com herpes genital (especialmente HSV-2), o teste de IgG é o mais confiável. Além disso, permite diferenciar entre HSV-1 e HSV-2, informação relevante para aconselhamento.
No entanto, é preciso aguardar pelo menos 12 a 16 semanas após a possível exposição para realizar o teste IgG, pois antes disso ele pode dar negativo mesmo em pessoas que já foram infectadas.
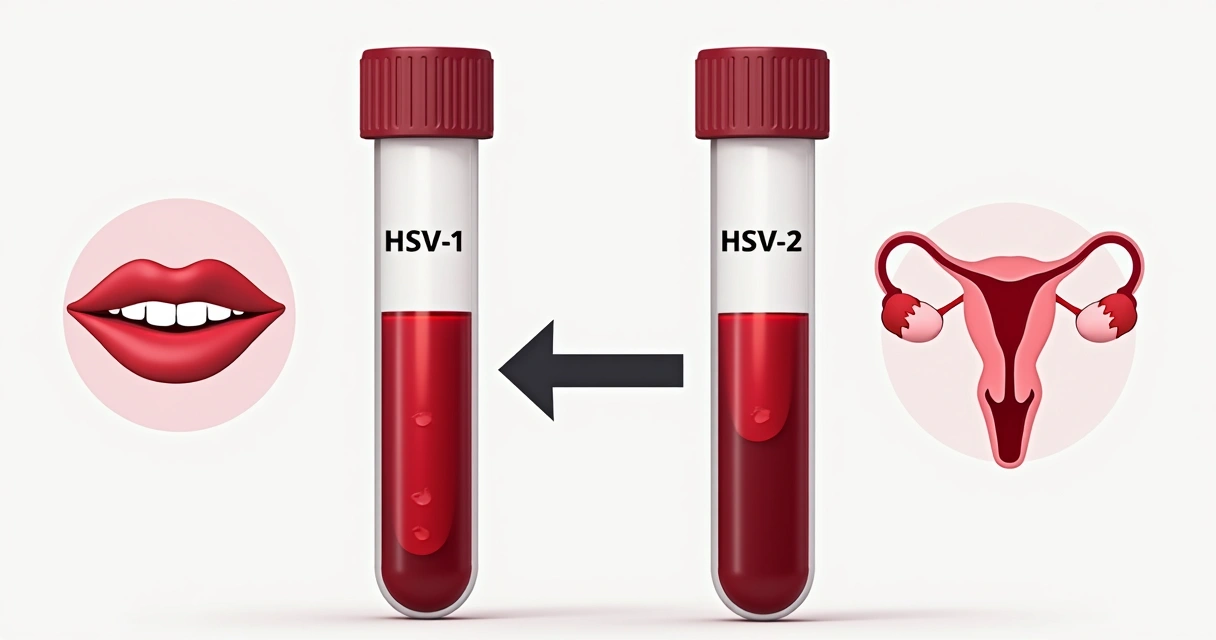
Outra informação relevante: os exames de sangue não indicam o local da infecção (oral ou genital). Isso é importante porque o HSV-1, normalmente ligado ao herpes labial, pode provocar quadros genitais.
Ou seja, um exame IgG positivo para HSV-1 pode refletir tanto herpes labial adquirido na infância quanto herpes genital pelo mesmo vírus.
Já o IgG positivo para HSV-2 tem maior chance de indicar infecção genital, já que esse subtipo rarissimamente causa herpes oral.
Se você quiser entender melhor a diferença entre herpes labial e herpes genital, esse conteúdo explica de maneira clara.
Cinco pontos que sempre oriento sobre herpes genital
Percebi, no dia a dia, que algumas orientações práticas ajudam a lidar com o diagnóstico da herpes genital de maneira mais tranquila e fundamentada.
Conheça os sinais e sintomas: Herpes genital geralmente provoca pequenas bolhas doloridas ou úlceras, coceira e sensação de queimação. Mas pode passar despercebido ou “imitar” candidíase, foliculite, sífilis precoce, etc. Procure avaliação especializada ao notar qualquer alteração.
Opções de tratamento existem, mesmo sem “cura definitiva”: Apesar de não ser considerada curável, a herpes tem tratamento eficaz para controlar surtos, aliviar sintomas e até reduzir risco de transmissão com uso adequado de antivirais.
A herpes oral é comum: Metade dos adultos americanos, por exemplo, já apresenta herpes tipo 1 e a maioria contrai durante a infância, muitas vezes sem se lembrar como foi (dados da OMS). Isso explica porque exames de HSV-1 positivos são tão comuns.
Risco baixo para gestantes: O risco de transmissão da herpes genital para o bebê durante o parto existe, mas é baixo quando não há lesão ativa e a infecção não foi adquirida recentemente na gravidez. Gestantes devem ser avaliadas individualmente.
Aspectos emocionais merecem atenção: Vergonha, ansiedade, medo de rejeição ou culpa são sentimentos frequentes após o diagnóstico. Isso tende a melhorar significativamente com tempo, informação e diálogo.
Situações frequentes de erro no diagnóstico
Mesmo com tantas opções de exames, os erros continuam muito comuns. Esses são alguns dos cenários que acompanhei e tento evitar:
Pessoa faz exame de IgM, interpreta como “infecção recente” e gera insegurança no relacionamento;
Paciente busca exame de sangue na semana seguinte ao contato e recebe falso negativo, achando que está livre do vírus;
Ferida é tratada como herpes sem exame, enquanto era outra doença;
Resultado sorológico positivo para HSV-1, sem considerar que metade da população já teve contato com o vírus de forma oral;
Pessoas fazem testes repetidos sem indicação, aumentando risco de falso positivo e preocupação sem motivo.
Evitar erros é possível quando se entende limitações, indicações e consequências de cada exame.
Especialistas recomendam cautela: Handsfield e Reitmeijer
Assisti a diversas entrevistas, revistei artigos e diretrizes das autoridades H. Hunter Handsfield e Kees Reitmeijer sobre herpes genital. Ambos são categóricos em priorizar exames moleculares (PCR/NAAT) em pessoas sintomáticas e evitar testes de IgM, que criam interpretações erradas, angústias e confusões nos relacionamentos.
Ambos reforçam:
Testes de PCR ou NAAT devem ser o padrão para confirmação do herpes em quem apresenta lesão ativa.
Sorologia IgG é útil para saber exposição anterior, mas sempre respeitando intervalo de 12 a 16 semanas após risco.
Exames IgM raramente têm valor prático e devem ser evitados na rotina, já que não distinguem HSV-1 de HSV-2 e se confundem com outros vírus.
Com base nessa experiência e nas recomendações atuais, busco sempre orientar essas escolhas nas consultas e também ao produzir conteúdo educativo.
Lidando com o diagnóstico em relacionamentos
Algo que sempre gosto de reforçar: herpes genital não é sinônimo de traição, nem de promiscuidade. Metade da população adulta já teve algum contato com herpes oral ou genital e muitas infecções aconteceram antes dos relacionamentos atuais.
Vi pessoas se sentindo culpadas, desconfiadas e até terminando relacionamentos por puro desconhecimento dessas informações.
O diálogo franco, claro e baseado em informação de qualidade é o caminho.
Sugiro que as decisões sobre sexo, uso de proteção, tentar gravidez ou buscar tratamento sejam discutidas em conjunto, respeitando limites, dúvidas e sentimentos.
Além disso, existem grupos de apoio específicos para pessoas vivendo com herpes genital. Trocar experiências e ouvir relatos pode servir de suporte. Informações confiáveis fazem diferença nesse processo.
Se você deseja compreender mais sobre o universo das ISTs, oriento acessar este guia completo sobre infecções sexualmente transmissíveis.

Evitar erros: o caminho está no conhecimento
Vivenciar um diagnóstico de herpes genital pode ser assustador, especialmente pelo estigma e pelo medo de consequências emocionais ou no relacionamento. Mas, depois de anos observando diferentes histórias e resultados, vejo como o acesso à informação correta e a escolha do exame adequado mudam a trajetória de quem convive com esse vírus.
Para cada paciente, o mais valioso é não agir com pressa. Avalie sintomas, converse com profissionais capacitados e entenda que não existe “exame perfeito” ou diagnóstico apenas visual. Conte com orientação médica de quem entende do assunto para decidir o melhor caminho.
E, acima de tudo, lembre-se: herpes genital é frequente, geralmente não traz riscos graves e pode ser contornado com cuidado, ciência e respeito à singularidade de quem recebe o diagnóstico.
Perguntas frequentes sobre herpes genital
O que é herpes genital?
Herpes genital é uma infecção viral transmitida, principalmente, pelo contato sexual, causada pelo vírus herpes simplex (HSV-1 ou HSV-2). Ela pode causar feridas ou bolhas doloridas na região genital, mas muitas pessoas infectadas nunca apresentam sintomas. É uma das infecções sexualmente transmissíveis mais comuns, atingindo cerca de 20% dos adultos no mundo, segundo a Organização Mundial da Saúde.
Como é feito o diagnóstico da herpes genital?
O diagnóstico correto da herpes genital depende de exames laboratoriais. Quando há lesão ativa (ferida aberta ou bolha recente), o ideal é coletar material da lesão para análise, utilizando métodos como PCR/NAAT, que detectam o DNA do vírus, ou cultura viral. Se os sintomas já sumiram, os exames de sangue (sorológicos para IgG) podem indicar contato anterior com o vírus, mas há necessidade de aguardar ao menos 12 semanas da possível exposição para resultado confiável.
Quais exames confirmam herpes genital?
Os exames que confirmam herpes genital são principalmente dois:
Métodos diretos: PCR/NAAT (testes moleculares) realizados no material coletado das lesões são mais sensíveis e confiáveis para identificar o vírus e diferenciar HSV-1 de HSV-2. A cultura viral também pode ser usada, mas é menos sensível, especialmente em lesões não muito recentes.
Sorologia: Exames de sangue que detectam anticorpos do tipo IgG podem indicar exposição ao vírus, mas não informam o local da infecção. O teste deve ser feito pelo menos 12 a 16 semanas após provável exposição.
Como evitar erros no diagnóstico?
Evitar erros significa seguir estas recomendações:
Não diagnosticar herpes genital apenas olhando a lesão. Peça exames adequados sempre que possível, especialmente se houver dúvida ou sintomas atípicos.
Prefira PCR/NAAT ou cultura viral em lesões ativas; escolha IgG nas sorologias, evitando IgM por causa de alta possibilidade de resultados confusos.
Respeite o tempo de janela: só realize sorologia IgG pelo menos 12 semanas após exposição suspeita.
Confirme resultados positivos antes de tomar decisões importantes; resultados “limite” ou “fracos” podem não indicar real infecção.
Herpes genital tem cura ou só tratamento?
A herpes genital não tem cura definitiva, mas existe tratamento capaz de controlar totalmente os sintomas, reduzir a intensidade e a frequência das crises, e também diminuir o risco de transmissão. Antivirais são usados em episódios agudos ou como tratamento contínuo preventivo, conforme avaliação médica. Muitos pacientes levam vida normal, mesmo diagnosticados, sem impacto significativo em sua saúde geral.



